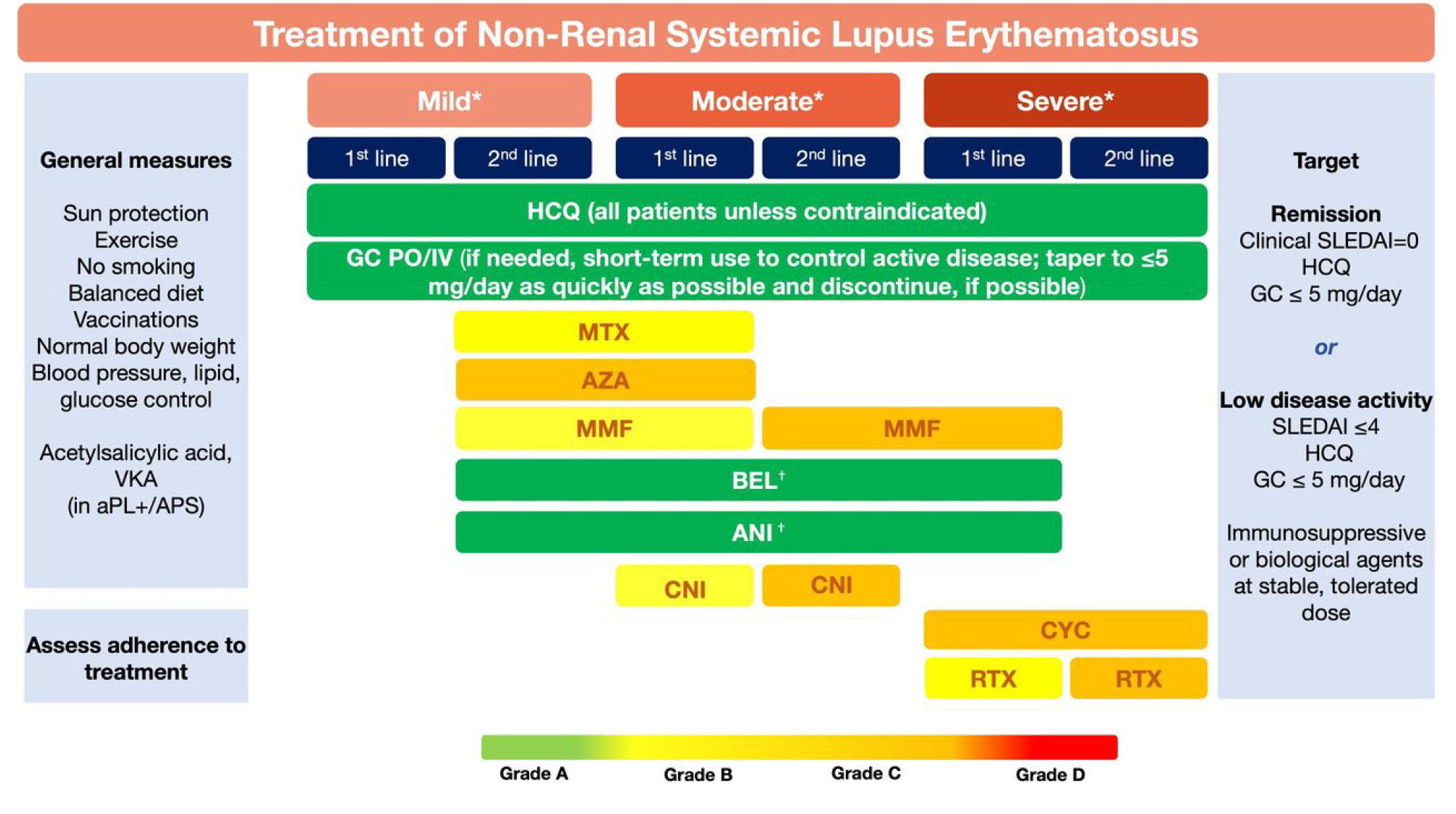
Här kan du läsa ett urval av de viktigaste aspekterna från behandlingsrekommendationerna från EULAR1
-
Hydroxiklorokine (HCQ) rekommenderas för alla patienter (1b/A), såvida det inte är kontraindicerat, med en måldos på 5 mg/kg RBW/dag (2b/B) men individualiserad baserat på risk för skov (2b/B) och retinal toxicitet.
- Använd en lägre underhållsdos av glukokortikoider (GC): prednison ekv. ≤ 5 mg/dag; sätt ut när det är möjligt (2a/B).
- GC används endast som "överbryggande behandling" under perioder av sjukdomsaktivitet.
- Kronisk exponering för steroider utgör en stor risk för patienter.
- Hos patienter med måttlig till svår sjukdom kan pulser av iv metylprednisolon (125– 1000 mg/dag, under 1–3 dagar (3b/C) övervägas.
-
För patienter som inte svarar på HCQ (med eller utan GC) eller patienter som inte kan reducera GC-doser under accepterad nivå för kronisk användning, överväg initiering med ett IS-läkemedel tidigt för att undvika långvarig exponering för steroider.
- Det är inte obligatoriskt att använda konventionell immunosuppresiva läkemedel (ISD) innan man introducerar biologiska läkemedel*.
- Snabb initiering av ISD (ex methotrexate 1b/B, azathioprine 2b/C eller mycophenolate 2a/B) och/eller biologiska medel (anifrolumab 1a/A, belimumab 1a/A) bör övervägas för att kontrollera sjukdomen och underlätta GC-nedtrappning/utsättning (prednison ekv. ≤ 5 mg/dag).
-
Behandling av aktiv hudsjukdom bör innefatta:
- Topikala medel (GCs, calcineurin-hämmare) (2b/B), antimalariamedel (1a/A) och/eller systemiska GCs (4/C) efter behov. Anifrolumab (1a/A), belimumab (1a/B), metotrexat (1b/B) och mykofenolat (4/C) anses vara andrahandsbehandling-
Behandlingsmål enligt EULAR Guidelines 20231
Remission
Klinisk SLEDAI = 0, HCQ + GC ≤ 5 mg/dag, Immunsuppressiva eller biologiska medel vid stabil, tolererad dos.
Eller
Låg sjukdomsaktivitet
SLEDAI ≤ 4, HCQ + GC ≤ 5 mg/dag, Immunsuppressiva eller biologiska medel vid stabil, tolererad dos.
Riktlinjer och rekommendationer från Svensk Reumatologisk Förening
I april 2025 publiserade Svensk Reumatologisk Förening (SRF) ett riktlinjedokument för behandling av SLE. Dokumentet är framtaget av en arbetsgrupp utsedd av SRF för att vara ett stöd för den enskilde reumatologen, ge förutsättningar för likartad behandling i Sverige samt utgöra underlag för prioriteringsdiskussioner. Avsikten är att sammanfatta aktuella principer för läkemedelsbehandling vid SLE baserat på evidens av publicerade studier, internationella rekommendationer samt enligt beprövad erfarenhet och konsensus. Vill du ta del av dessa och se de likheter och skillnader i realtion till EULAR ́s guidelines?4
Behandling
En uttalad målsättning med behandling av SLE bör vara att minimera sjukdomsaktiviteten och dosen av kortikosteroider eftersom båda dessa parametrar är starkt kopplade till både organskada och överlevnad.4
Låg sjukdomsaktivitet och remission
Under senare år har betydelsen av att uppnå låg sjukdomsaktivitet eller remission lyfts med mål att förbättra patienters hälsorelaterade livskvalitet, förhindra organskada och tidig mortalitet.4
Målorgan för behandling
Vid läkemedelsbehandling av SLE bör behandlande läkare tydliggöra vilket/vilka som utgör målorgan för behandling.4
Muskuloskeletala manifestationer
Inflammatoriska muskuloskeletala manifestationer vid SLE är vanliga och kan vara de dominerande symtomen som kräver behandling. Behandlingen inleds alltid med hydroxiklorokin om det inte finns särskilda skäl mot det. Kortikosteroider kan användas men främst på kort sikt. Om SLE-artriten inte är under kontroll rekommenderas tillägg av metotrexat, om detta inte är tillräckligt kan azatioprin, mykofenolatmofetil eller ciklosporin användas. Vid otillräcklig effekt eller biverkningar kan biologiska läkemedel som belimumab eller anifrolumab utgöra alternativ.4
Mukokutana manifestationer
Behandling av kutana manifestationer börjar ofta lokalt med kortikosteroider eller takrolimus. Systemisk behandling, främst med hydroxyklorokin, behövs ofta. Vid otillräcklig effekt kan immunosuppressiva läkemedel som metotrexat, azatioprin, mykofenolatmofetil eller kortikosteroider läggas till, där metotrexat är mest studerat.4
Biologiska läkemedel (belimumab och anifrolumab) är alternativ, och studier har visat effekt både på allmän SLE-aktivitet och på kutana manifestationer.4